乳がんの治療薬、私とあの人でなぜ違う? 薬物療法で使用する薬剤の違いとは

みなさんは「乳がん」と聞くと、どのような治療をイメージされますか?
乳房やその一部を摘出する手術、放射線を照射する放射線療法、薬剤を投与する化学療法(抗がん剤治療)やホルモン療法など、乳がんの治療法にはさまざまな選択肢があります。
実は、一言に「乳がん」といっても、患者さんによって治療方法は異なります。特に、薬物療法に使用される薬の種類は、数え上げると数十種類にも及び、患者さんによって治療で使われる薬が違うことがあります。
例えば、テレビやインターネットのブログなどで乳がんの治療体験に触れた際に、人によって治療内容が異なることを不思議に思われる方もいるかもしれません。実際の医療現場でも、「あの人はあの薬を使っているのに、どうして自分はこの薬なのか」「このままこの治療を続けても大丈夫だろうか」と戸惑われる声をよく耳にします。
同じ「乳がん」なのに、一体なぜ、人によって使われる薬が違ってくるのでしょうか。
それは乳がんにはさまざまなタイプ(多様性)があり、タイプごとに適した治療薬があるからです。
では、そのタイプの違いとは具体的にどのようなことでしょう?
このページでは、患者さんやご家族が安心して治療に向き合えるよう、乳がん治療で使用される薬の違いとその理由を、わかりやすく説明します。
関連記事
乳がんについて知っておきたいこと
乳がんは、日本の女性が最も多くかかるがんの一つです。しかし、早期に発見し、適切な治療を受けることで、多くの方が日常生活に戻ることができる病気でもあります。このページでは、乳がんについての基本的な情報をわかりやすくお伝えします。
乳がんのタイプとは
乳がんは、がん細胞が特定のタンパク質や受容体を持っているかに基づいて、いくつかのタイプに分類されています。タンパク質や受容体は、がん細胞の性質や挙動を決定するため、それに応じて治療に使う薬剤が選ばれます。
代表的なものとしては、以下の3つが挙げられます。
- ホルモン受容体陽性タイプ
- HER2陽性タイプ
- トリプルネガティブタイプ
さらに細分化される場合もありますが、ここでは上記の3タイプについて説明します。
1.ホルモン受容体陽性タイプ
がん細胞に女性ホルモンと結合する受容体を持つタイプで、乳がん患者さん全体の約7割を占めます。
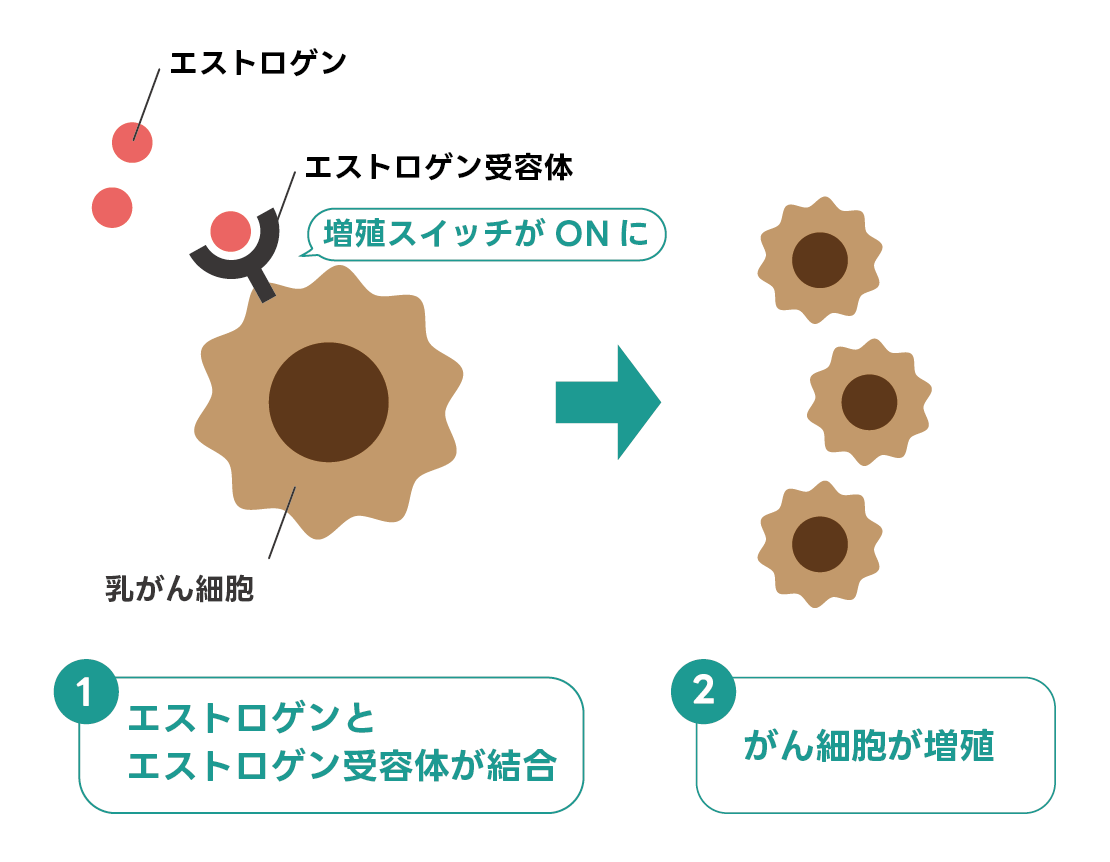
人の細胞にはその表面や内部に「エストロゲン受容体」というタンパク質を持つものがあり、特に乳房や子宮に多く存在しています。
エストロゲンとは女性ホルモンの一つで、主に女性の卵巣で作られます。このエストロゲンと、エストロゲン受容体が結びつくことで細胞の増殖が促進され、例えば乳腺組織では乳房の発育や維持に役立っています。
しかし、がん化した細胞ではがん細胞の増殖も促進してしまうため、がんが進行する原因となります。
ホルモン受容体陽性タイプの乳がんは、エストロゲン受容体の他に、同じく女性ホルモンの一つであるプロゲステロンと結合する「プロゲステロン受容体」を持つものもあります。
これらのようなホルモン受容体を持つタイプの乳がんには、ホルモン療法が有効です。
(逆にいえば、ホルモン受容体が陰性の場合はホルモン療法で使用する薬では効果が期待できません。)
閉経後も女性ホルモンの影響を受けることがある?
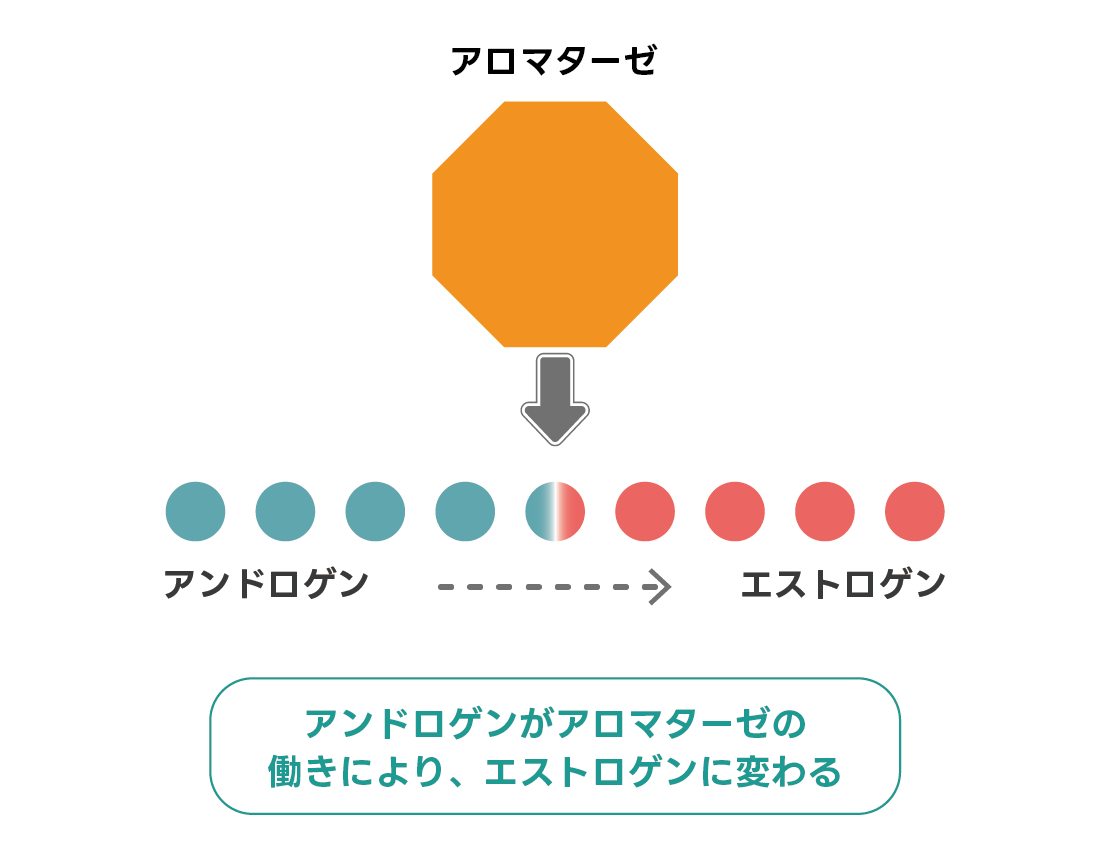
一般に閉経後は卵巣の機能が低下するため、エストロゲンの生成量が低下します。しかし、腎臓の近くにある副腎や卵巣で作られるアンドロゲンというホルモンが、体内の脂肪組織などにある「アロマターゼ」という酵素の働きよって、エストロゲンに変化します。
このため、閉経後にもホルモン受容体陽性タイプの乳がんが発生することがあります。
ホルモン受容体陽性タイプの治療方法
- ホルモン療法
女性ホルモンの影響を受けやすいホルモン受容体陽性乳がんの治療では、ホルモンの作用をブロックする薬や、ホルモン生成を抑える薬を使います。これにより、がん細胞の増殖を抑えることができます。
主な治療薬
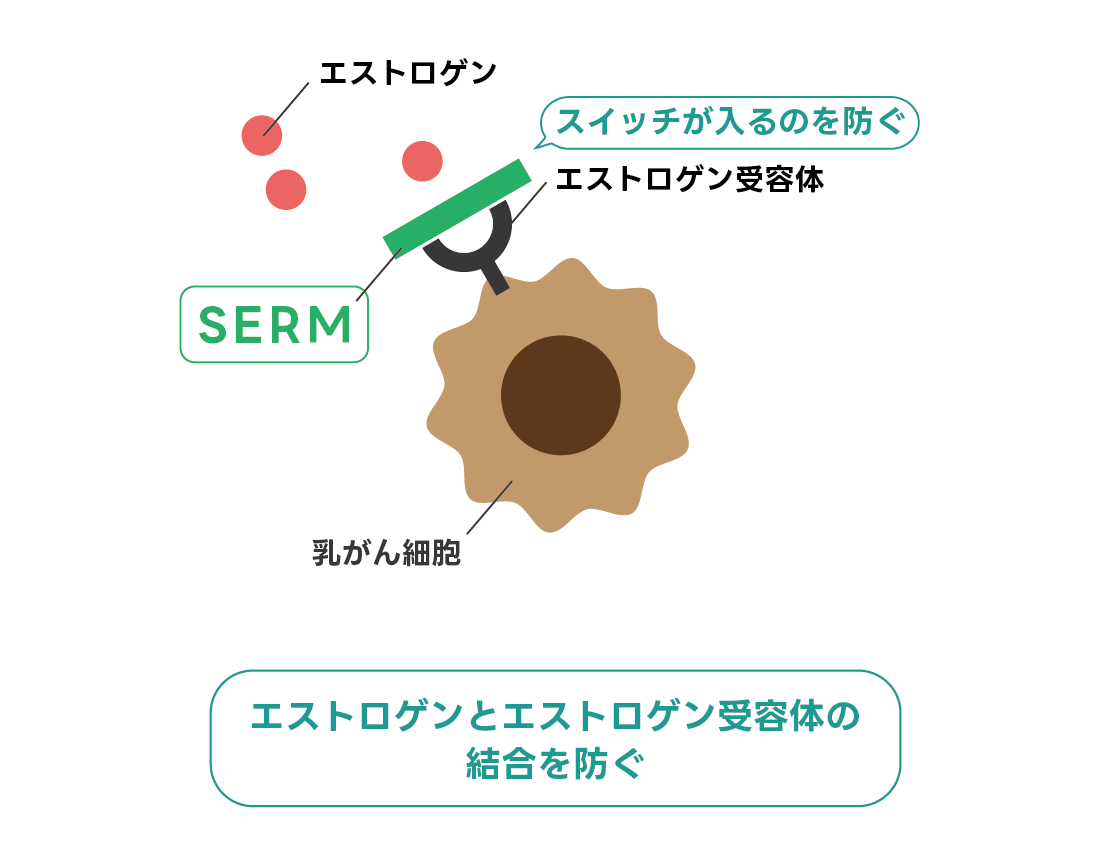
- SERM(Selective Estrogen Receptor Modulator:選択的エストロゲン受容体モジュレーター)
乳がん細胞のもつエストロゲン受容体と、エストロゲンが結びつくことを防ぐ薬剤です。基本的には閉経前の方に使用されます。
タモキシフェン、トレミフェン、など。
- アロマターゼ阻害薬(レトロゾール、アナストロゾール、など)
アロマターゼの働きを抑えることにより、体内のエストロゲン量を減らす薬剤です。主に閉経後の方に使用されます。
- ターゲット療法(※後述)
ターゲット療法はホルモン療法と併用して行われることが多く、がん細胞の増殖を抑える役割を担います。手術の後に行う補助療法としても用いられ、転移や再発予防に効果がある場合もあります。
主な治療薬:CKD4/6阻害剤(パルボシクリブ、アベマシクリブ、など)
2.HER2陽性タイプ
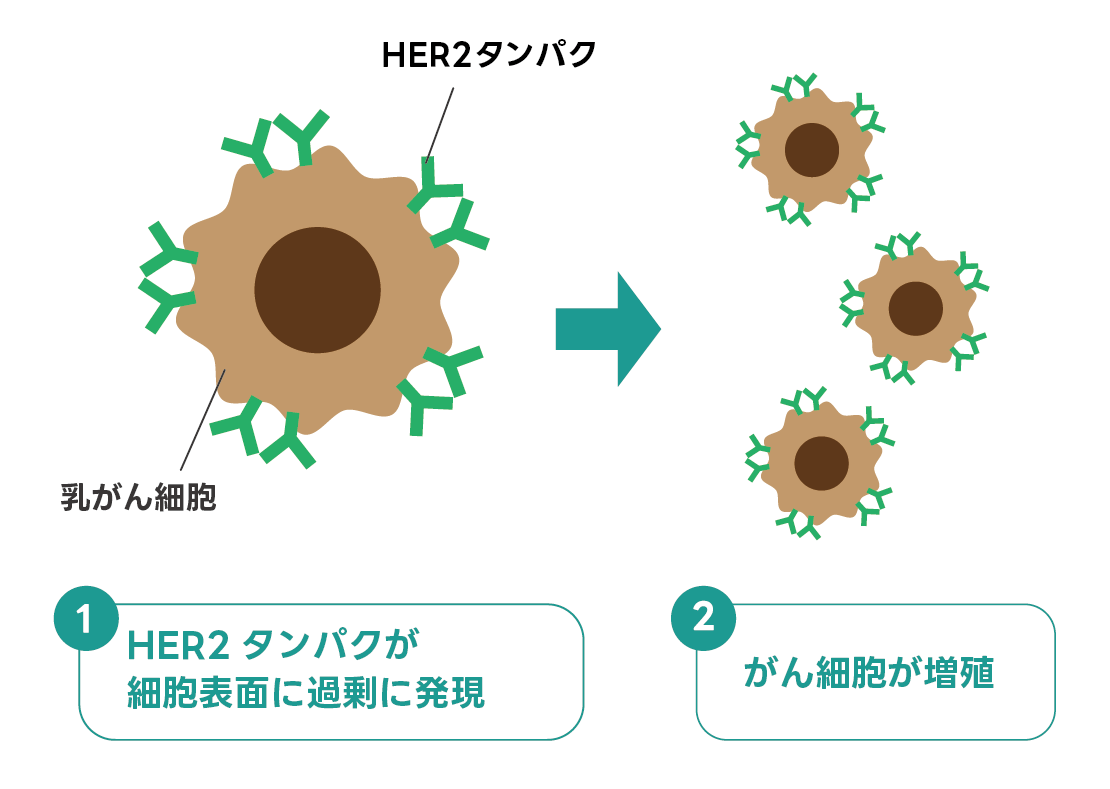
がん細胞がHER2というタンパク質を多く持つタイプの乳がんで、乳がん患者さんのうち、約2~3割弱を占めます。
HER2陽性乳がんでは、細胞の成長を促進するHER2タンパク質が、正常な細胞に比べて過剰に発現しています。細胞増殖が非常に活発であるため、進行が速く、かつては悪性度の高いがんとされていました。
しかし、抗HER2薬というHER2タンパク質を標的とする分子標的薬が次々に開発されたおかげで治療成績が大幅に改善し、患者さんの予後が向上しています。
HER2陽性タイプの治療方法
- ターゲット療法(分子標的薬)
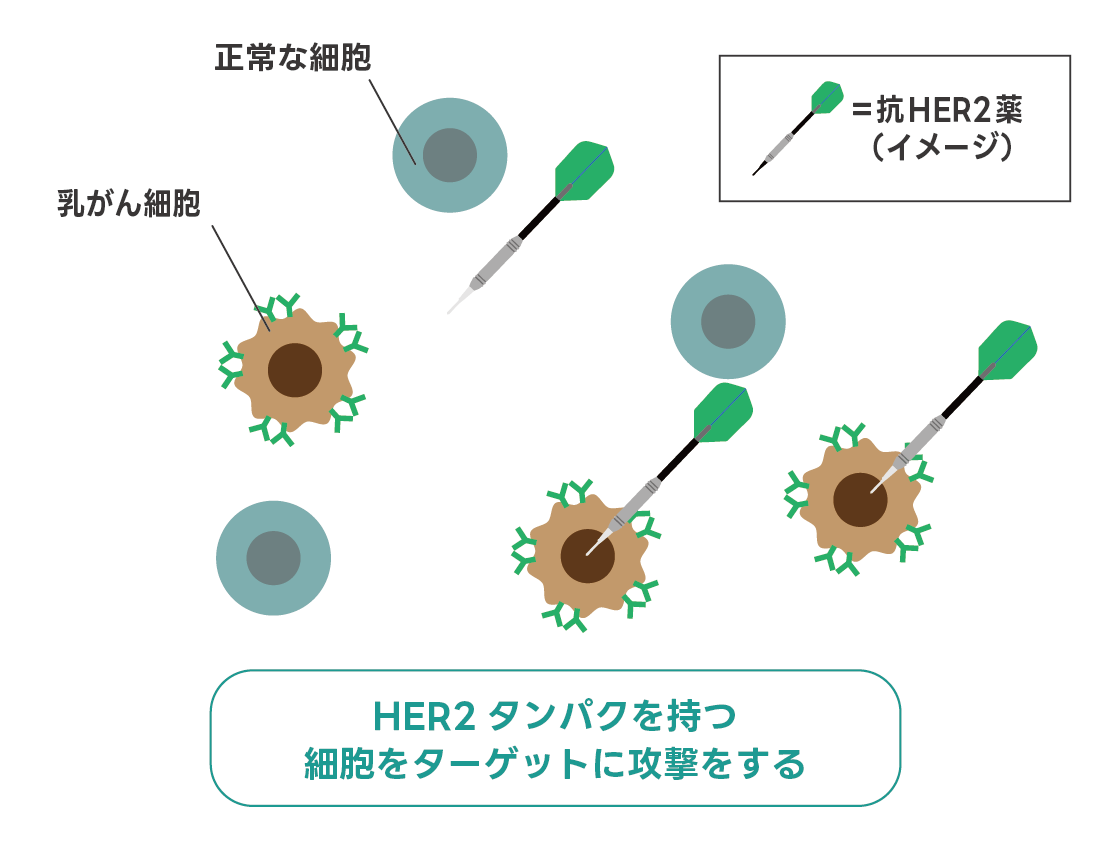
HER2陽性タイプには、細胞表面のHER2タンパク質を標的にする抗HER2薬が使われます。
この薬はHER2を持つ細胞だけを攻撃するため、周囲の正常な細胞には影響を与えません。そのため、従来の抗がん剤に比べて副作用も少なく、治療成績も大幅に改善されました。
ただし、HER2を持たないタイプの乳がんには、使用しても効果がありません。
主な治療薬:抗HER2薬(トラスツズマブ、ペルツズマブ、など)
3.トリプルネガティブタイプ
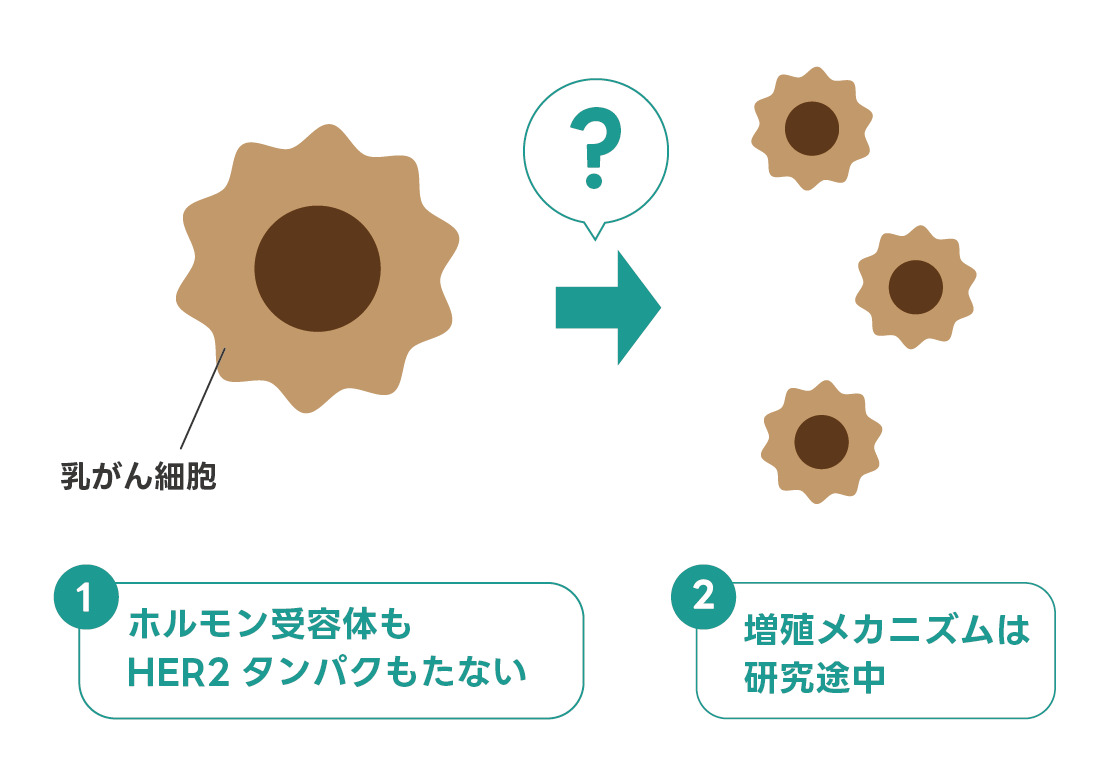
トリプルネガティブタイプは、ホルモン受容体もHER2も持たないタイプの乳がんです。
トリプルネガティブ乳がんは進行が早く、再発リスクも高いため、他のタイプの乳がんと比べて注意が必要です。
トリプルネガティブタイプの治療方法
トリプルネガティブタイプの乳がんでは、ホルモン療法や抗HER2療法は効果が期待できず、他の乳がんタイプと比べて治療の選択肢が限られていました。基本的には化学療法(抗がん剤治療)が中心的に行われますが、最近の研究の進歩によって免疫療法などの新しい治療法が登場し、さまざまなアプローチが試みられています。
主な治療薬:ペムブロリズマブ、アテゾリズマブなどの免疫チェックポイント阻害薬が、術前・術後の治療や再発治療に用いられることがあります。
※免疫チェックポイント阻害剤については、下記の記事で詳しく説明をしています。
関連記事
遺伝子の異常による乳がん
このように、乳がんの発症要因の90%近くは細胞のタンパク質や受容体が関係していますが、5~10%は遺伝子が関係しているといわれており、乳がんになりやすい遺伝子を持つ人では発症リスクが高くなる傾向があります。
遺伝性乳がんについては、下記のページで詳しく解説します。
関連記事
治療に疑問や不安がある場合は、医療者に相談しましょう
このように、患者さんの乳がんのタイプによって、治療で使われる薬が異なる理由がご理解いただけたかと思います。
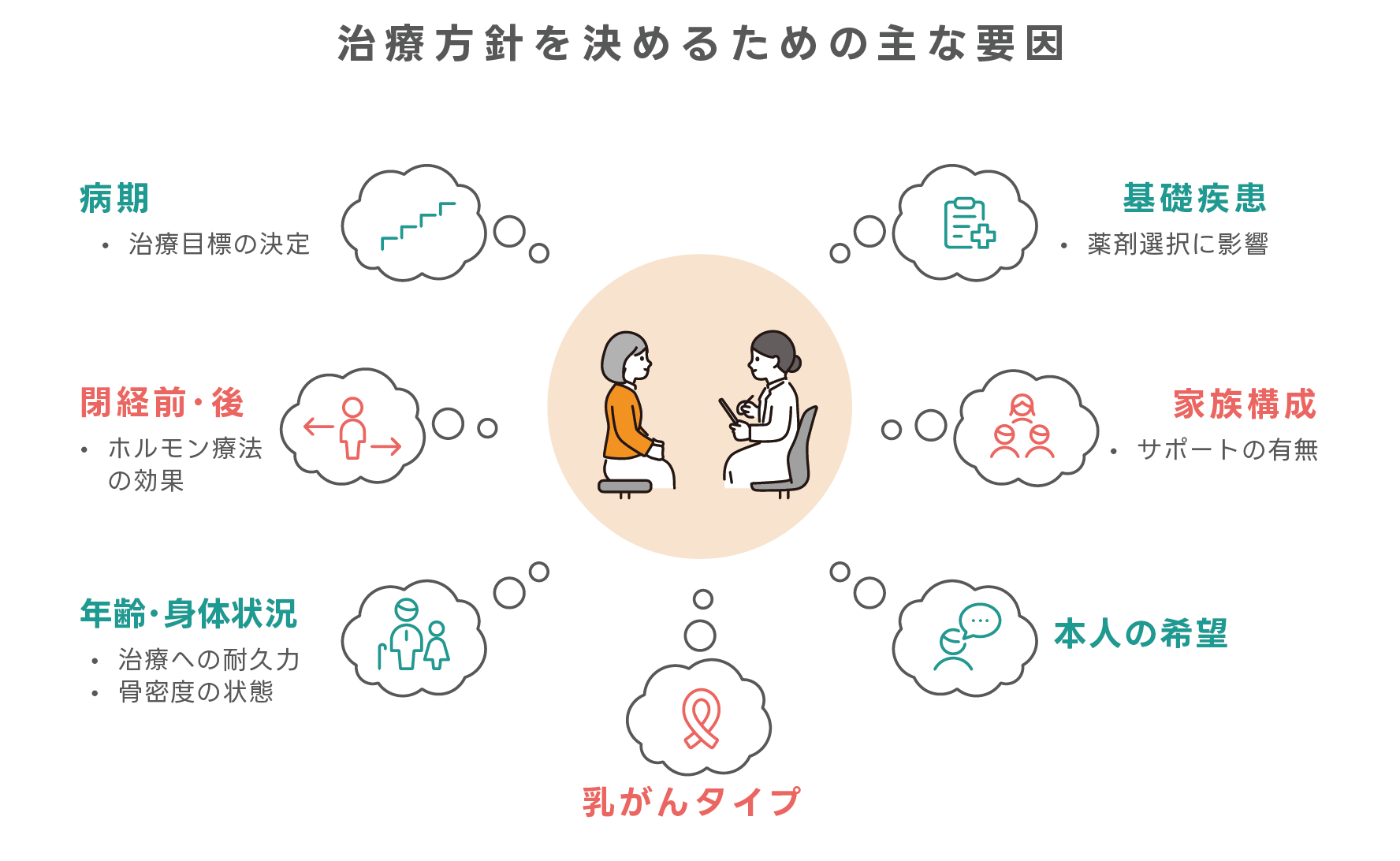
実際の治療では、患者さんの病状や全身の状態、閉経の有無、生活環境、家族のサポートの有無、本人のご希望なども加味しながら、担当の医師が患者さん一人ひとりと相談をして、その方に適した治療計画を立てています。
メディアやインターネットなどが発達した現在では多くの情報に触れることができるため、その内容によって疑問を抱いたり、不安を感じたりすることがあるかもしれません。しかし、人によって治療法が異なるのは当然のことで、不安に思う必要はありません。大切なのは、自分に合った治療法を選ぶことです。
世の中にあふれるすべての情報が、あなたにあてはまるわけではありません。有益な情報を見極めるためにも、わからないことがあれば、信頼できる医療スタッフにご相談ください。
当院の乳がん治療は医師だけでなく、看護師やカウンセラー、ソーシャルワーカーなど、多くの専門家がチームとなって患者さんをサポートしています。
治療について不安や疑問があれば、遠慮せずに医療スタッフにご相談ください。
関連ページ
乳がん治療の成功のカギは『早期発見』。乳癌がん検診をうけましょう
乳がん治療の成功のカギは、早期発見にあります。
そのためには、定期的な乳がん検診が不可欠です。
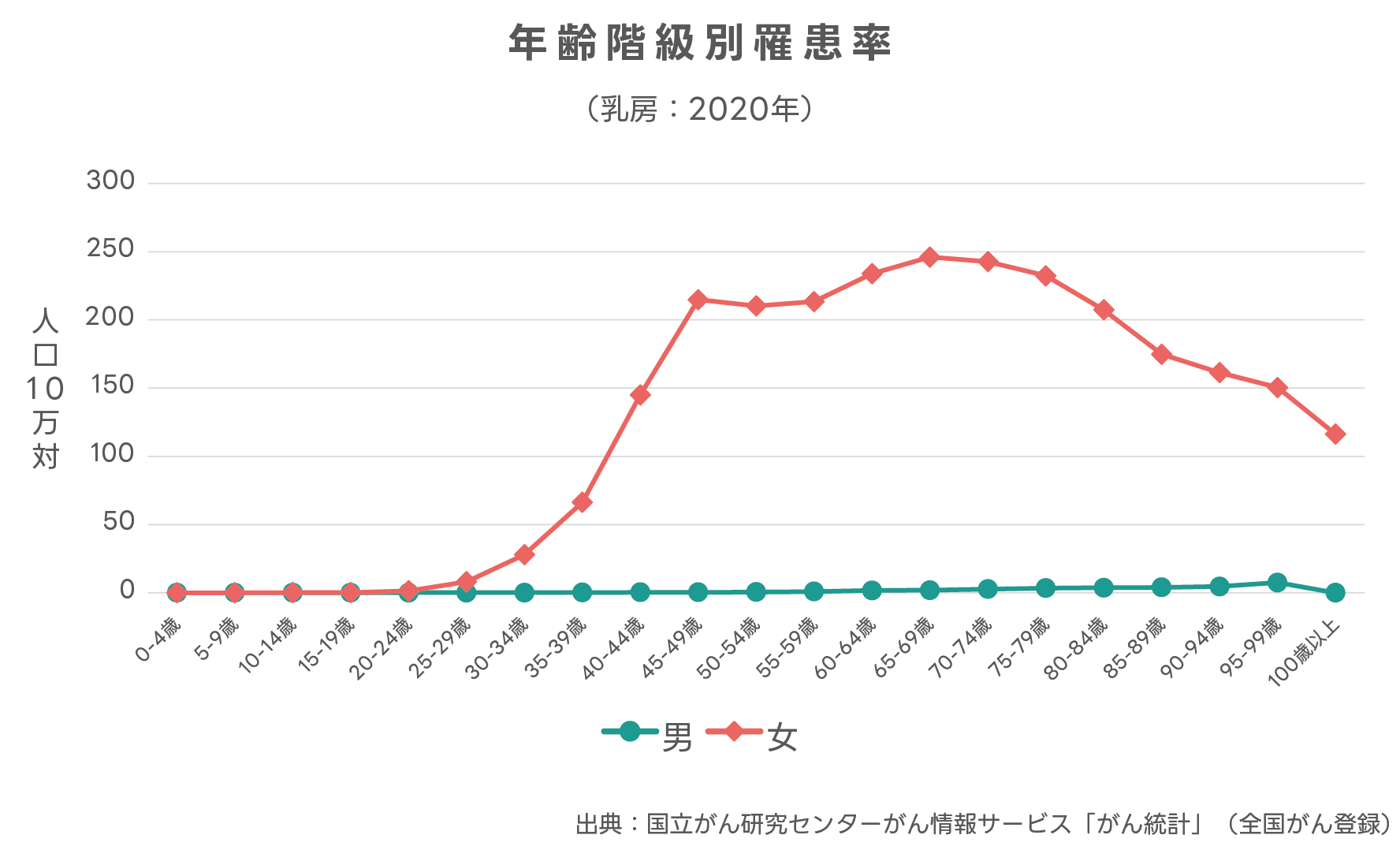
一般に乳がんは40~60代に多いとされていますが、全国統計を見ると、70代以上の患者さんにも多いことがわかります。加入している健康保険によっては、乳がん検診の対象が70歳前後までに制限されているケースもありますが(※)、それ以降も自費検診や人間ドックなどで定期的に検査を受けることが大切です。
※一部の自治体や健康保険組合では、70歳以上も検診を継続している場合があります。 詳細については、ご加入の健康保険からの案内やお住まいの自治体の情報をご確認ください。
乳がんを検診で早期に発見できれば、治療の選択肢が広がるだけでなく、治療成績や生活の質(QOL)も大きく向上します。
「まだ大丈夫」「もう安心」と自己判断せず、定期的に検診を受けましょう。
参考サイト
- 一般社団法人 日本乳がん学会(https://www.jbcs.gr.jp/)
- 乳がん診療ガイドライン2022年版(https://jbcs.xsrv.jp/guideline/2022/)
- がん情報サービス(https://ganjoho.jp/public/index.html)
- 一般社団法人日本乳癌学会 患者さんのための乳がん診療ガイドライン(https://jbcs.xsrv.jp/guideline/p2023/)
この記事を書いた人
- 副院長
- 医療安全推進部長
がん診療連携拠点病院統括責任者
卒後臨床研修副プログラム責任者
AYA世代医支援チームリーダー
- 日本がん治療認定医機構 がん治療認定医
- 日本外科学会 外科専門医
- 日本乳癌学会 乳腺専門医
- 日本乳癌学会 乳腺指導医
- 日本乳癌学会 乳腺認定医
- 検診マンモグラフィ読影医B評価
- 岡山大学医学部医学科臨床教授

LINE登録でがん基本用語集もらえる
当院公式LINEに友だち登録をすると、「がん基本用語集」をご利用いただけます。









